Para que todos los países tomen decisiones correctas en favor de la salud pública, primero necesitan identificar bien la magnitud del enemigo que nos amenaza: el nuevo coronavirus SARS-COV-2.
Dos pruebas estratégicas
para cercar la enfermedad
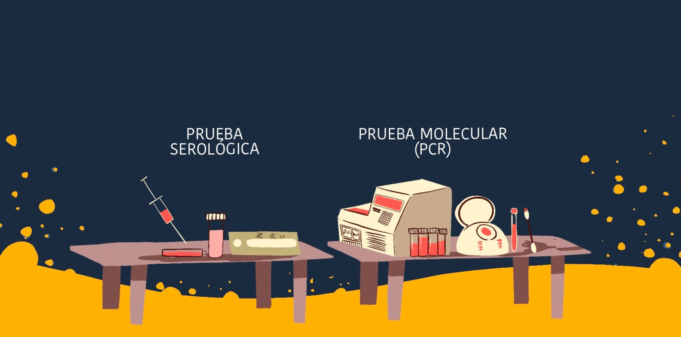
PRUEBA SEROLOGICA Y PRUEBA MOLECULAR
Los exámenes para detectar y diagnosticar el virus son claves. Ahora hay disponibles dos tipos de pruebas: un test rápido que sirve como un primer filtro y un examen molecular que confirma el diagnóstico.
¿Quiénes serán evaluados?
Las personas que tengan síntomas de la enfermedad o que estén dentro de un grupo de la población con altas posibilidades de haber sido contagiado.
¿Cómo funcionan las pruebas?
Te explicamos paso a paso:
PRUEBA SEROLÓGICA
(Test rápido)
– Es similar a un examen de sangre.
– No detecta el virus de manera directa, sino que identifica los anticuerpos IgM e IgG presentes en nuestra sangre o plasma cuando enfermamos de COVID-19.
– Se utilizan reactivos para detectarlos.
– Si la muestra revela una elevada cantidad de anticuerpos, la prueba es positiva. Esto significa que una persona tiene o tuvo la enfermedad recientemente.
– El resultado tarda unos 15 minutos y no requiere de equipos de laboratorio complejos.
PRUEBA MOLECULAR
(Conocida como PCR)
– Se basa en el análisis del ARN* del virus.
– Primero, se toma una muestra de secreción de la nariz o del fondo de la garganta del paciente.
*ARN o ácido ribonucleico, traslada el material genético de ciertos virus, como el SARS-COV-2.
– Luego, en un tubo de ensayo se mezcla la muestra con reactivos fluorescentes que, de existir el virus, se adhieren a este.
– El examen tarda horas porque es un proceso que se realiza en un laboratorio con equipos especializados. Es el más fiable para confirmar o descartar la enfermedad.
– Si la muestra cruza un umbral de fluorescencia, la prueba es positiva y
confirma la presencia del virus.
Una prueba no puede reemplazar a la otra. Para combatir rápido la pandemia de COVID-19, ambas son ahora necesarias.
Las pruebas serológicas ayudarán a:
1. Tener una dimensión real de la propagación del virus.
2. Rastrear mejor las cadenas de transmisión de la enfermedad.
3. Detectar a los enfermos asintomáticos o a los que en algún momento tuvieron el virus y no lo notaron.
4. Identificar la transmisión del virus por zonas geográficas y grupos de edad.
Fuentes:
– Organización Mundial de la Salud (OMS)
– Médico experto en salud pública Elmer Huerta
– Epidemiólogo Manuel Espinoza
– Infectóloga Camille Webb, del Instituto de Medicina Tropical “Alexander von Humboldt”, de la Universidad Cayetano Heredia.
Créditos:
Guión y texto: Fabiola Torres / Ilustraciones: Kipu Visual / Desarrollo: Jason Martínez.
![]()
![]()