Hoy el país está con una cifra de 97 mil camas hospitalarias, es decir casi 2 camas por cada 1.000 habitantes. A noviembre de 2022 se tienen exactamente 8.446 camas de Cuidado Intensivo, lo que significa un crecimiento cercano al 60% dentro del sistema de salud en Colombia. Al 3 de noviembre de 2022 habían fallecido en Colombia por el virus 141.850 personas.
Por Juan Carlos Díaz
Periodista FORO HUMANOS
Colombia
Luego de dos años y medio de haber llegado la pandemia de la covid-19, Colombia logró resultados importantes en la atención en salud, que permitió avanzar en una fase de expansión hospitalaria a lo largo de todo el país, en la cual se transformaron las camas de cuidados intermedios en intensivos y la ampliación de la capacidad instalada dentro de clínicas y hospitales, entre otros.
La pandemia puso al sistema de salud colombiano contra las cuerdas y midió las capacidades humanas, las técnicas y de infraestructura.
El coronavirus permitió que la capacidad instalada en Colombia, que se refiere a la disponibilidad de infraestructura necesaria para producir determinados bienes o servicios, tuviera una mayor cobertura para atender a la población aquejada por el virus.
Por ejemplo, en el caso de los respiradores, el Gobierno nacional, a través del Ministerio de Salud, durante el gobierno del expresidentre Iván Duque, no escatimó esfuerzos para comprar los equipos en las mejores condiciones posibles, pese a que en el mercado mundial los precios de estos elementos estaban al alza.

El Gobierno nacional invirtió más de 45 billones de pesos, de los cuales para salud se destinaron más de 16 billones de pesos para más de 20.800 equipos, dentro de los cuales estaban ventiladores, camas UCI, monitores, proyectos de infraestructuras, pruebas diagnósticas y elementos de protección personal.
Igualmente, se invirtieron cinco billones de pesos para la compra de la vacuna y su administración. De los 106 mil millones de vacunas que llegaron a Colombia, 17 millones fueron donadas.
Un crecimiento productivo
En materia de expansión de camas hospitalarias se pasó del 19,54% a un estimado de 105%; en cuanto a la tele atención (citas virtuales) hubo un incremento de hasta el 230% en sedes y del 300% en servicios entre 2019 y 2020. El país respondió no solo con la ampliación de camas, sino con telemedicina.
En lo relacionado con nuevas tecnologías, los colombianos lograron tener acceso al registro digital de vacunación contra la pandemia, a través del portal MiVacuna, que fue diseñado para priorizar el Plan Nacional de Vacunación.
En esta herramienta digital se contó el registro de un poco más de 61 millones de personas. Se habilitó también como portal principal de descargas del certificado digital de vacunación. Hay más de 23.2 millones de descargas.
Igualmente se han descargado también 66.944 certificados digitales de pruebas covid-19; 797.283 certificados digitales de vacunación de la Unión Europea; así como 32.129 certificados digitales de vacunación de turistas y 678 de pruebas Covid de turistas.
Lea también: México y su aspiración a tener un sistema de salud como el de Dinamarca.
El papel de las asociaciones médicas en la salud de Colombia
Las asociaciones médicas jugaron un papel importante en el proceso de preparación del país y el sistema de salud, tales como los protocolos para atención en UCI de pacientes, que analizó, estudió y discutió los protocolos para adquirir equipos médicos especializados, así como la posibilidad de generar conocimientos y adaptarlos a los diferentes contextos.
Juan Carlos Giraldo Valencia, director general de la Asociación Colombiana de Hospitales y Clínicas, ACHC, en diálogo con FORO HUMANOS y TuBarco News, aseguró que el sector de la salud en Colombia, y específicamente la sección de prestación de servicios, amplió de manera importante la mayoría de su ítem de prestación de servicios.

“En capacidad instalada en camas antes de la pandemia, estamos hablando del año 2019, el país contaba con 86 mil camas hospitalarias. Hoy, en el periodo inmediato post pandémico, Colombia está con una cifra de 97 mil camas hospitalarias, es decir casi 2 camas por cada 1.000 habitantes cuando el promedio había sido alrededor de 1.5 – 1.6 camas por 1.000 habitantes en el periodo pre pandemia”, reveló Carlos Giraldo Valencia, director general de la ACHC.
Con respecto a las Unidades de Cuidados Intensivos, UCI, Giraldo Valencia manifestó que fueron las principalmente expandidas durante la pandemia.

“En el año 2019 estábamos con 5.300 camas de UCI en Colombia. En el peor momento de la pandemia alcanzamos a tener más de 13.300 camas de Unidades de Cuidados Intensivos. Hoy ya en noviembre de 2022 tenemos exactamente 8.446 camas de cuidado intensivo, lo que significa un crecimiento cercano al 60% respecto al momento pre pandémico”, destacó Carlos Giraldo.
A lo anterior, hay que destacar que Colombia tiene más de 3.500 IPS (Instituciones prestadoras de servicios de salud) que quedaron habilitadas para prestar servicios de telemedicina, ante la crisis que generó en el sistema de salud la pandemia de la covid-19.
“Esto implica en pocas palabras una expansión que se dio con un crecimiento correlativo de los recursos, especialmente todos los equipos humanos, asociados a esa infraestructura que fue expandida para poder responder de manera adecuada”, sostuvo Giraldo Valencia.
Colombia, ¿preparada o rezagada?
En este aspecto, Juan Carlos Giraldo Valencia, director general de la ACHC, espera que con todo el equipamiento y los conocimientos adquiridos, Colombia pueda responder de manera adecuada frente a otras pandemias.
“Nosotros esperamos que con todo lo aprendido durante la pandemia y con las expansiones que se dieron en infraestructura, en dotación y equipamiento, en camas y en equipos de talento humano, se pueda tener un nivel adecuado para responder frente a los diferentes retos que va a tener la carga de enfermedad y el perfil epidemiológico de aquí en adelante”, recalcó.
Carlos Giraldo destacó que más allá del tema de infraestructura durante el período de la pandemia se aprendió que, partiendo del conocimiento, pasando por el poder, llegando a la autoridad y ejecutando, se pueden hacer una serie de procesos muy eficaces dentro del sistema de salud sin tanta redundancia y «tramitomanía», como ha sido un usual en el período pre pandemia y ahora que el país retornó a la nueva normalidad.
“Se debe mantener al máximo lo que se pudo expandir. Debe buscarse la sostenibilidad de todos esos nuevos servicios, pero debe entenderse que las maneras rápidas como se implementaron los procesos en el periodo de pandemia, deberían ser logros que no se deben desmontar y que podamos nosotros mantener en este periodo”, sugirió el director general de la Asociación Colombiana de Hospitales y Clínicas, ACHC.
Igualmente puntualizó:
- Lo primero, es enfrentar el cansancio y el agotamiento y las dificultades del talento humano de salud, sometido a la enorme presión de enfrentar la pandemia.
- Lo segundo, conseguir los recursos suficientes para poder mantener esas expansiones y específicamente servicios que son socialmente sensibles como los de pediatría, obstetricia o salud mental, puedan tener nuevas fuentes de financiación para mantenerse en el tiempo.
- Lo tercero, es enfrentar retos grandes derivados también de pandemia como: la escasez de medicamentos, escasez de algunos dispositivos, los incrementos de precios que se han presentado con estos diferentes ítems y también encontrar una fuente de financiación para poder mantener toda la dotación de elementos de protección personal para todo el talento humano que trabaja en el sector de la salud.
Carlos Giraldo agregó que hay un punto muy especial para abordar ahora y es el de reanudar de manera armónica todos los servicios que en algún momento estuvieron represados y poder enfrentar ese enorme reto epidemiológico, que es el crecimiento de una carga de enfermedades crónicas que en su momento fueron pospuestas en sus atenciones para poder enfrentar el tema de la covid-19.
Desafíos para la salud en Colombia
Una vez controlada la pandemia, que ha dejado una serie de dificultades, Colombia tiene que tomar decisiones sobre cuánta capacidad expandida se puede mantener y si se tienen los recursos suficientes para darle sostenibilidad a largo plazo.
Ser un país productor de vacunas
Fernando de la Hoz Epidemiólogo, director del departamento de Salud Pública de la Universidad Nacional, propone que Colombia debería adquirir nuevamente la capacidad de producción de vacunas, de investigación y desarrollos tecnológicos.
“Tener algún tipo de soberanía en desarrollos en el campo biotecnológico en salud, algo que Colombia perdió casi totalmente por privilegiar modelos de compras. Países que tienen alguna capacidad de producción de vacunas han tenido mayor flexibilidad para tratar con las empresas de desarrollos tecnológicos», asegura.
Así mismo, indica que «el país debe tener una infraestructura de vacunación que dependa sobre todo de la red pública. Hay que volver a los hospitales públicos, a los sistemas de salud local que tienen cobertura real de área geográfica, que conocen a su población, para que estos procesos de salud pública tengan mayor eficacia y cobertura”.

Luis Méndez Presidente de ASINFAR, Asociación de Industrias Farmacéuticas en Colombia, sostiene que la industria farmacéutica colombiana podría avanzar hacia el desarrollo y producción de vacunas para humanos si contara con transferencia de tecnología, inversión, compromiso del Gobierno y de las autoridades regulatorias en dar estabilidad jurídica y posibilidades financieras, y en garantizar el desarrollo posterior de esta industria.
“Hoy el país no tiene capacidad industrial para producir vacunas para humanos. Hay capacidades en algunos laboratorios de hacerlo a nivel experimental, micro, pero no a nivel industrial para atender a toda una población. Lo mismo pasa con algunos laboratorios que desarrollan y producen vacunas para el sector veterinario. Nos falta avanzar hacia el desarrollo y producción de vacunas para humanos”, comentó.
Méndez indicó que, desde el inicio de la pandemia, cuando se habló de la solución de las vacunas, los asociados de ASINFAR le manifestaron al Gobierno nacional la intención de participar dentro de las capacidades:
“Lamentablemente, no se tienen capacidades instaladas para producir vacunas en su totalidad, pero sí para participar, como lo hicieron algunos países de Latinoamérica, en algunas etapas de la producción, verbigracia en el llenado, dosificación, etiquetado y finalizado del producto”, expuso.

Las propuestas para el sistema de salud en Colombia
ASINFAR también propuso que se elabore una regulación que favorezca e incentive, desde lo técnico, lo económico y de recurso humano, la producción y el abastecimiento garantizado de vacunas locales.
“La tecnología está inventada y existen expertos en el mundo y compañías que proveen los equipos requeridos. Colombia necesita hacer las inversiones para reinstalarlos, validarlos y someterlos a aprobación del Invima, que debería hacer una evaluación ágil, pero con toda la rigurosidad del caso”.
Frente a una posible liberación de patentes de la vacuna contra el covid-19, Méndez declaró: “Nosotros celebramos la solicitud de Estados Unidos de unirse a la iniciativa de que la Organización Mundial del Comercio (OMC) ayude en la liberación de patentes. Todavía falta un proceso a debatirse y firmarse con todos los miembros de OMC, porque hay muchos que se oponen. Pero si eso se diera, hay compañías interesadas en entrar en el proceso, entendiendo que el solo anuncio de liberar patentes no es suficiente”.
Salud en Colombia, ejemplo
El Covid-19 indudablemente fue una prueba para el sistema de salud en Colombia, que, con todas las limitaciones, supo responder a la pandemia y prácticamente ha sido el único país en Latinoamérica que ha podido duplicar su capacidad de UCI, sin partir de una capacidad baja, además.
Según el Ministerio de Salud, hoy el país tiene una de las tasas de letalidad por la covid-19 más bajas del mundo, ya que tuvo los incentivos adecuados para duplicar la tecnología y la capacidad de recurso humano para atender la pandemia.
“Si no hubiéramos tenido un sistema de salud mixto público-privado integrado, un sistema con una capacidad de respuesta de aseguramiento y con una cobertura universal superior al 95% no hubiéramos podido responder», aseguró el exministro de salud Fernando Ruíz, quien tuvo a su cargo atender la pandemia en su totalidad en Colombia desde marzo de 2020 hasta cuando dejó esta cartera en agosto de 2022.

Frente a la capacidad instalada, el exministro Fernando Ruíz señaló que la que existe actualmente es suficiente «e incluso probablemente excesiva en algunas zonas del país».
Sin embargo, el punto es el hospital público, aspecto en el cual se ha avanzado, «pero todavía falta perfeccionar, hacia dónde queremos ir, cómo queremos integrarlo”, dijo.
“En mi consideración Colombia no puede continuar con hospitales públicos pequeños, que no se integran en red con los demás. Es hora que se puedan generar redes integrales», aseguró en su momento el exministro de salud Fernando Ruíz.
El país no tuvo que enfrentar la tragedia de otros países como Italia, España, Perú o Ecuador, donde muchos de los contagiados murieron en la calle. La estrategia de las autoridades se soportó en un grupo de profesionales idóneo y una infraestructura que estuvo al límite, pero alcanzó para atender las necesidades.
El presidente de la Asociación de Entidades de Medicina Integral, Acemi, Gustavo Morales, aseguró que la pandemia obligó a dar un salto tecnológico que los actores del sistema preveían para dentro de tres o cuatro años y que tuvo que resolverse en cuatro o cinco meses.

Mayor capacidad en urgencias
Para Acemi, muchas especialidades como oftalmología, dermatología y psiquiatría atendieron 95% de sus citas por telemedicina, lo que llevó a las instituciones prestadoras a repensar las condiciones de oferta de instalaciones físicas.
La pandemia también dejó al sistema con una mayor capacidad instalada para urgencias. El caso más importante es el de las UCI y los respiradores, los cuales llegaron a sitios en el país donde nunca hubo uno. En resumen, el sistema sale fortalecido en infraestructura y oferta de servicios a distancia.
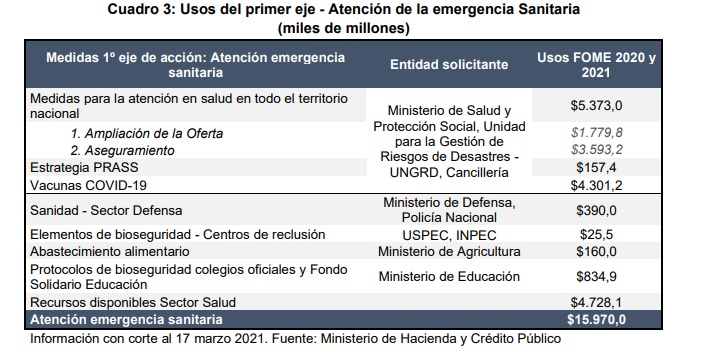
Cabe destacar que, a lo largo de la pandemia, el presupuesto del sistema en Colombia cubrió la mayor parte de los costos y se incorporaron recursos extras por $4,3 billones para la atención del virus. El fortalecimiento de laboratorios, compra de vacunas contra Covid, ampliación de infraestructura hospitalaria, fue entregado por el Fondo de Mitigación de Emergencias, FOME.

El FOME se creó bajo la necesidad del Gobierno nacional de garantizar la prestación de los servicios requeridos para atender la emergencia sanitaria, aliviar los efectos adversos sobre los hogares y las empresas, y dar los insumos necesarios para mantener y restablecer la actividad económica del país dependiendo de la evolución de la pandemia.

A través de la creación del Fondo de Mitigación de Emergencias, se permitió un manejo independiente de los recursos allí administrados de los demás recursos del PGN y al otorgarse una destinación específica de estos recursos, se garantiza la oportunidad, celeridad y eficiencia en la atención de la emergencia.
Plan de vacunación
El Plan Nacional de Vacunación contra la covid-19 planteó que para llegar a la inmunidad de rebaño se debía alcanzar 70% de la población, o sea, vacunar a 35.734.649 personas.
Para ese propósito, Colombia adquirió 61,5 millones de dosis de vacunas. Pese a los acuerdos de confidencialidad con las farmacéuticas sobre el costo, se sabe que el Gobierno comprometió $3,07 billones en adquisición de biológicos, según datos de nueve resoluciones del Ministerio de Hacienda para garantizar acuerdos con seis farmacéuticas.
Además de estos costos de adquisición de vacunas, el Gobierno comprometió $525 millones para transporte de 192.000 dosis de Sinovac desde China y $668.925 millones para el pago del procedimiento de aplicación de la vacuna y para adelantar acciones de seguimiento y verificación por parte de las EPS. Estos costos asociados a la aplicación de las vacunas también se financian con cargo a recursos del FOME.

Al hablar del gasto en salud, al cargo por disponibilidad, medida dispuesta con la que se entregan recursos a las IPS para el sostenimiento de las camas UCI. De acuerdo con las cifras entregadas por Minsalud, $463.000 millones han sido reconocidos a 358 IPS por este concepto.
En relación con los beneficios o bonificaciones entregadas al talento humano en salud de primera línea, estos representan un costo de $403 mil millones; monto que ha sido entregado a 266.255 profesionales de la salud que cumplen con los criterios para recibir este reconocimiento económico.
Pese a que el año pasado no se utilizaron los recursos de las canastas covid, dispuestos para atender la emergencia sanitaria en caso de que no fueran suficientes los recursos UPC, 13 EPS del régimen contributivo y 26 del régimen subsidiado van a recibir dichos recursos para fortalecer sus operaciones.
Como en otros mecanismos del sistema de salud, los fondos serán girados directamente por la ADRES a las prestadoras de servicios desde el 25 de octubre. En total, estos valores ascienden a $1,9 billones.
Las ayudas económicas
Finalmente, sobre el programa ‘Activos por emergencia’, que facilitó la permanencia de los colombianos dentro del sistema de salud, hay una implementación representada en un costo de $2,1 billones, destinados a la financiación de UPC de aquellas personas afiliadas al régimen contributivo que perdieron su empleo o fuente de ingresos durante la pandemia.
Para las personas del régimen subsidiado, existe un beneficio económico cuando se presenta un caso positivo de Covid-19, ya que no cuentan con fuentes de ingresos estables y su día a día se ve gravemente afectado cuando deben entrar en aislamiento. Hasta el momento se han entregado recursos a 266 mil familias beneficiarias por valor de $57 mil millones.
América Latina ha sido una de las regiones más golpeadas por el doble impacto provocado por la pandemia. De un lado, el sanitario, con un alto número de muertes; del otro, el económico, con la mayor caída del PIB de la historia y aumentos significativos de la pobreza y el desempleo.
Sin embargo, unos países supieron responder mejor que otros en el inicio de la crisis.
Según un informe de la Universidad de Antioquia y la Cámara de Aseguramiento de la Andi, los que tenían coberturas de salud más altas y un mayor financiamiento público les fue mejor porque las familias no tuvieron que echar tanta mano de su bolsillo, por ejemplo, para la elaboración de pruebas de covid-19, la adquisición de medicamentos o consultas externas, entre otros gastos médicos.
Poblaciones sin vacunarse
El Guaviare, es uno de los departamentos de la Amazonía Colombia, en donde las comunidades ya no ven la necesidad de seguir vacunándose o completando el esquema de vacunación, luego de que terminara la emergencia sanitaria el 30 de junio de 2022, la cual estuvo vigente desde el 12 de marzo de 2020.
De las 10.282 personas que habitan esta población, solo un 45% tiene el esquema completo de vacunación contra el virus.
Una de esas poblaciones del departamento del Guaviare es el municipio de Calamar, uno de los cuatro que no ha completado aún la cobertura de vacunación de la covid-19, esto debido a que la gente se ha relajado pensando que la pandemia ha terminado por completo.
“Efectivamente dado a que el ministerio ya hizo cese de la emergencia sanitaria a nivel Nacional, la población del municipio optó de que, pues ya no tenemos Covid, entonces ya no ven la necesidad de seguir vacunándose o completando el esquema de vacunación”, advirtió Carmen Marzola coordinadora de salud pública municipal de Calamar.
Pero pese a la indiferencia por la vacuna contra la covid-19, se busca casa a casa a las personas que en esta población de la Amazonía colombiana no se han querido vacunar.
“Desde que iniciamos la vacunación en el municipio de Calamar el 1 de marzo del 2021, hemos estado implementando muchas estrategias, por ejemplo, realizado búsqueda casa a casa de las personas, hemos hecho sensibilizaciones por medio de la emisora de Caracol Radio Guaviare, por la emisora del Ejército Nacional y reuniones con las diferentes instituciones educativas, pero se ha presentado la dificultad porque para vacunar a los niños, debemos tener el consentimiento de los padres, de lo contrario no podemos vacunarlos”, advirtió Marzola.
La población de 5 a 9 años del municipio de Calamar, en el Guaviare, cuenta con una muy buena cobertura, así como la población de 18 a 19 años e igualmente a la población adulta mayor a partir de los 80 años.
“Aún en el departamento del Guaviare continuamos identificando y diagnosticando casos de covid; entonces el llamado que siempre hacemos a las comunidades es que todavía deben continuar con los protocolos de bioseguridad porque no hemos logrado ese esquema completo de vacunación por encima del 80%”, recalcó Marzola.
La coordinadora de salud pública municipal de Calamar, Carmen Marzola, advierte que se cuenta con una cantidad suficiente de biológicos disponible para la comunidad.
“Estamos ubicándonos en sitios estratégicos de la ciudad donde hay más fluido de personas y de vehículos aplicando el biológico. Hay personas que se rehúsan a continuar con el esquema o a ponerse la primera dosis ellos, por lo que le pedimos que firmen el disentimiento”, puntualizó la coordinadora de salud pública municipal de Calamar, Carmen Marzola.
El municipio de Calamar, hace parte de los cuatro municipios con que cuenta el departamento de Guaviare, a los que se suman San José de Guaviare, el Retorno y Miraflores.
![]()















